BRUST ABTASTEN
Nur ein Spaziergang?! Die Bestrahlung
15/28 Bestrahlungen sind geschafft. Zeit für eine Zwischenbilanz hier auf dem Blog. Ich berichte euch vom Drumherum im Vorfeld und erkläre das Bestrahlungsprozedere. Außerdem gehe ich der Frage nach, ob so eine Bestrahlung tatsächlich „nur ein Spaziergang“ ist, wie mir davor so oft gesagt wurde. Zudem erhaltet ihr einen echten japanischen Geheimtipp, der vielleicht auch euer Leben bereichern wird.
„Ich muss da mal kurz ran.“
Zwei Wochen vor der ersten Bestrahlung hatte ich einen Termin zur Vorstellung in der Strahlenklinik in einem Klinikum etwa eine Stunde von meinem Wohnort entfernt. Nachdem ich von den coronabedingt im Eingangsbereich postierten Securitykräfte durchgelassen wurde (Man kommt sich fast vor wie ein Promi, wenn man zum einen mit dem Taxi vorfährt und zum anderen mit so einem großen Personenschutz-Bahnhof empfangen wird.), ging es durch einen futuristisch anmutenden Eingangsbereich, der eher einer Shopping mall denn einer Klinik glich.
(Sideinfo: Wer mich kennt, weiß: Shoppen kann ich überall. Ich erstand tatsächlich im einzigen Laden, der sich unter der Glaskuppel befindet – ein Perückenladen – im Laufe der nächsten Wochen tatsächlich zwei neue Beanis. Von denen kann ich ja nie genug haben, wie aufmerksame Blogleserinnen und –leser wissen. Mehr dazu im Text https://www.influcancer.com/blog/krebskrank-und-dennoch-modisch-und-geschminkt/)

Jetzt hieß es: Ab ins Untergeschoss! Lange Gänge, künstliches Lampenlicht, ein kleiner Empfangsbereich mit einem schönen Hundertwasser-Kunstdruck. Aber irgendwie war alles anders als in der von Licht durchfluteten, großräumigen Chemoambulanz. Zunächst gab es zig Formulare auszufüllen (Wieder mal ein Hoch auf den deutschen Datenschutz und alles andere Bürokratische! Die Zettel sind aber logischerweise nicht nur dazu da, einer/m Patient/in die Zeit zu vertreiben, manche davon sind durchaus nutzwertig und hilfreich. Geht es doch um die Kostenübernahme für die Taxifahrt oder die Informationsweitergabe an meine anderen Ärztinnen.). Dann musste ich noch eine Weile warten, bis ich dann durch einen laaaaangen Flur zum Zimmer von Herrn Professor Dr. M. geführt wurde. Vor diesem durfte ich erneut Platz nehmen und warten, bis ich hineingerufen wurde. Allerdings brauchte es mehrere Anläufe, bis wir endlich mit meinem Informationsgespräch zur Bestrahlung begannen. Denn das Telefon klingelte sage und schreibe vier Mal! Zwei Mal verließ der zukünftige “Strahlen-Arzt meines Vertrauens” danach „Nur ganz kurz, Frau Holl.” das Zimmer. Ein weiteres Mal wurden wir von einem Klinikangestellten unterbrochen, der “nur eine schnelle Frage” hatte.
Hätte ich Punkte verteilen müssen, wäre dieser nach dem vorherigen Empfangspunkt erneut an die Chemoambulanz gegangen. Dort hatte mir mein Onkologe im Vorgespräch einen sehr herzlichen Empfang geboten und mir das Gefühl gegeben, die wichtigste Patientin in seiner Praxis zu sein.
Schlussendlich kam Professor Dr. M. dann aber zurück. Er begann das Gespräch mit einem bestimmt gut gemeinten Einstieg, der für mich aber definitiv nach hinten losging: „Frau Holl, das Gute zuerst: Sie sind gesund, der Knoten ist ja rausoperiert.“ Hm, wieso saß ich dann nach 16 Chemos dort und mir standen 28 Bestrahlungen bevor? Er machte es nicht besser, als er nach seinen Erklärungen meinte: „Wissen Sie, zwei von drei Frauen bestrahle ich umsonst.“ Hm, wenn ich Nr. 1 und 2 in der Reihe bin, ist das natürlich doof.
Aber klar: Schnell stellte ich die Frequenz wieder auf logisches Denken um! Da ich glücklicherweise brusterhaltend operiert werden konnte, muss ausgeschlossen werden, dass sich nicht sichtbare Tumorzellen in meiner Brust befinden. Deshalb steht die Bestrahlung außer Frage.
Bei mir würde es knapp sechs Wochen lang täglich eine Strahlendosis von 50,4 Gy in einem größeren Radius um die ursprüngliche Lage des Tumors herum sowie 61,6 Gy direkt am ehemaligen Tumorherd geben. Diese würde einen Zelltod der (potentiell) krebsigen und leider auch ein paar gesunder Zellen bedeuten.
Am Computerbildschirm zeigte Prof. Dr. M. mir das Bestrahlungsgerät, das mich nun in Bälde knapp sechs Wochen lang während 12-15 Minuten mit kleinen Strahlenhäppchen von 1,8 bzw. 2,2 Gy (direkt am ehemaligen Tumorbereich) aus verschiedenen Positionen befeuern würde.
Profiwissen:
Gy (Gray): Diese Maßeinheit ist nach dem britischen Physiker und Vater der Radiobiologie, Louis Harold Gray, benannt. Ein Gray entspricht einem Joule (J) absorbierter Energie pro Kilogramm (kg) bestrahlten Materials.
Adjuvante Strahlentherapie: Nach einer Operation und/oder medikamentösen Therapie (z.B. einer Chemotherapie) erfolgt eine unterstützende (adjuvante) Strahlentherapie. Diese soll nicht sichtbare Tumorzellen vernichten und der Entstehung von Metastasen vorbeugen. Das ist bei Brust-, Kehlkopf-, Lungenkrebs, Hirn-, Knochen-, Mundhöhlen-, Rachentumoren, Leukämie und fortgeschrittenem Prostatakrebs der Fall. Teilweise werden Chemo- und Strahlentherapie kombiniert, weil manche Medikamente die Strahlungsempfindlichkeit der Tumore erhöhen und so die Bestrahlung optimieren.
Neoadjuvante Strahlentherapie: Die Bestrahlung kann auch vor der Operation durchgeführt werden, um den Tumor zu verkleinern und die operative Entfernung zu erleichtern oder überhaupt erst zu ermöglichen.
Kurative Strahlentherapie: Hier werden Krebszellen zerstört, um eine Rückbildung des Tumors zu erreichen. Das kann in frühen Stadien von Prostata- oder Kehlkopfkrebs als alleinige Therapie und anstelle einer Operation ausreichend heilend (kurativ) sein.
Palliative Strahlentherapie: Ist keine Heilung einer Krebserkrankung mehr möglich, kann bestrahlt werden, um die Symptome wie z.B. Knochenschmerzen, Lymph- oder Harnstau, zu lindern (palliativ) und die Lebensqualität zu erhöhen.
Professor Dr. M. begutachtete meine – zum Glück tipptopp verheilten und sehr feinen – Operationsnarben und klärte mich über mögliche Nebenwirkungen auf.
Strahlenkater: Manche PatientInnen zeigen infolge der Bestrahlung Symptome wie Kopfschmerzen, Schwindel, Übelkeit und/oder Erbrechen sowie geringe körperliche Leistungsfähigkeit, die einem alkoholbedingten Kater ähnlich.
Strahlenfibrose: Hierbei handelt es sich um eine langfristige Nebenwirkung, die sich in Verhärtungen an den bestrahlten Stellen zeigt.
Und nun weiter im Text…
Mit dem Satz „Machen Sie weiterhin alles, was Ihnen gut tut und ernähren Sie sich gesund.“ wurde ich nach einer guten halben Stunde verabschiedet.
Zur Ehrenrettung von Herrn Professor Dr. M. sei an dieser Stelle gesagt: Dieser war und ist mir durchaus sympathisch. Der Start mit Unterbrechungen ist einfach „dumm gelaufen“ und ist von meinen Gefühlen her sicherlich unter „Der Mensch ist ein Gewohnheitstier und muss sich an alles Neue erst gewöhnen“ abzuspeichern.
Ich hatte meine Antennen wohl besonders sensibel eingestellt, als ich zum ersten Mal in der Strahlenklinik war. Seit Beginn der Bestrahlung hatte ich aber nun schon mehrere Gespräche mit dem Strahlen-Professor und er bewies eindeutig, dass er mir das Gefühl der Wichtigkeit geben kann, er sich durchaus Zeit nimmt und ein offenes Ohr für alle meine Fragen hat.
Nachtrag: Sehr hoch rechne ich ihm an, dass er mich nach der Lektüre meines Blogbeitrages zu sich gebeten und mir seine Sicht der Dinge schilderte. Dafür zolle ich ihm meinen höchsten Respekt. Er hat sich sehr für seine Abteilung und seine Mitarbeiterinnen und Mitarbeiter eingesetzt, die allesamt einen guten Job machen.
Im Anschluss an das Informationsgespräch mit Herrn Prof. Dr. M. ging es noch zum Planungs-CT. Zunächst wurde ich oben ohne fotografiert, um den Zustand der Haut vor Therapiebeginn zu dokumentieren. Dann bekam ich („Vorsichtig, das gibt einen kleinen Pieks!“) drei Mini-Tatoopunkte an der Seite der rechten, der linken Brust sowie mittig dazwischen gestochen. Ganz so schön wie mein echtes Tattoo sind sie nicht. Von der Größe her aber so verschwindend klein, dass der Mittelstürmer in seiner Funktion als „Mini-Onkologe mit detektivischen Fähigkeiten“ sie ein paar Tage später erst nach längerer Suche ausfindig machen konnte. Das Goldkind erfreute sich an den blauen zielscheibenähnlichen Pflastern (siehe Titelbild), die für den Rest des Tages noch auf den Punkten kleben sollten.
Dann folgte eine-Planungs-Computertomografie. Hierfür legte ich mich für etwa 20 Minuten auf eine entsprechende Liege, nahm meine Arme hoch, wurde in das Gerät hineingefahren und dann wurde mein Brustbereich vermessen. Sitzt der Tumor auf der linken Seite, stehen für die die PatientInnen noch ein paar Atemübungen auf dem Programm, mit denen sie später die Bestrahlung unterstützen können, um die Strahlen möglichst vom Herz fernzuhalten.
Körper gesund, Psyche schwächelt
Nachdem ich die Klinik mit dem erstem Bestrahlungstermin verlassen hatte und wieder zu Hause war, begann sich irgendetwas in mir schlagartig zu verändern. Obwohl es mir körperlich von Tag zu Tag besser ging, draußen der Sommer einzog und ich mich doch eigentlich mit Blickrichtung auf die Krebs-Zielgerade befand, wurde ich unruhig und schlechte Laune zog auf. Vorbei war der „Chemo-geschafft-Glückszustand“. Angesichts täglicher Strahlenmomente hieß es bald „Krebspatientin im Dauermodus“. Das führte zu einigen Tagen im Dauermotzmodus, gesteigertem Schokoladenkonsum, Tränenflüssen und Wutgeschrei. Krebslerinnen und Krebsler hier werden diesen Gefühlszustand kennen, Nicht-Krebslerinnen und –Krebsler mögen ihn entschuldigen. Ich selbst akzeptiere ihn rückblickend als „Das musste auch mal sein!“. Zum Glück konnte ich ihn recht schnell wieder ad acta legen und in Sportlermanier gegen ein „Ich packe es an und ziehe es durch.“ eintauschen. Das würde ich jetzt auch noch packen!
War das schon eine Bestrahlung?
Montag 17.45 Uhr, erster Bestrahlungstermin. Nachdem ich den ganzen Tag in einer nervösen Stimmung gewesen war, war ich ängstlich und gleichzeitig froh, als das Taxi kam und mich abholte. Ich hatte eine kleine Tasche dabei, deren Inhalt bis heute immer derselbe ist.
Betroffene Mitleserinnen und –leser können sich gern an meiner Packliste orientieren:
- Ein großes Badetuch, auf dem du während der Bestrahlung liegen wirst.
- Ein kleines Handtuch, das du (sofern du im Oberkörperbereich bestrahlt wirst) während der Bestrahlung zu einer Wurst gerollt zwischen deinen beiden Armen über dem Kopf halten wirst.
- Eine Trinkflasche, da die Bestrahlung durstig macht. Bei Bestrahlungen in der Kopfgegend noch weitaus mehr, wie mir berichtet wurde.
- Ein Buch, da es immer wieder zu Wartezeiten kommen kann.
- Ein paar Kaugummis, um gegen den „Muffelgeschmack“ unter der FFP2-Maske anzugehen.
- Eine Pralinenschachtel oder eine Packung Kaffeepads/-bohnen, die du den medizinischen Angestellten zur Halbzeit und/oder nach der letzten Bestrahlung als Dankeschön überreichen kannst. Die haben wahrlich genug zu tun mit dem fließbandartigen viertelstündigen PatientInnenwechsel.
In der Strahlenklinik setzte ich mich kurz in den Wartebereich, bevor ich aufgerufen wurde. Nun wurde ein Foto meines Gesichtes gemacht, um Verwechslungen zu vermeiden. Bei dem hohen PatientInnenaufkommen, das von 7 bis 22 Uhr jeden Tag hier stattfindet, ist das – zusammen mit der Nachfrage: „Sie sind Frau Annette Holl?“, bevor ich mich unter das Gerät lege – eine Vorsichtsmaßname. Es wäre schließlich doof, wenn anstelle des Brusttumorbereiches aus Versehen mal mein Kehlkopf bestrahlt werden würde, weil ich mit “Frau Maier” oder “Frau Müller” verwechselt würde, oder?
In einer Umkleidekabine musste ich noch ein paar Minuten warten. Anschließend brachte eine medizinische Angestellte mich in den eigentlichen Bestrahlungsraum. Dort brachte man mich in die richtige Liegeposition. Es ist zu erwähnen, dass mich bis jetzt keine/r der medizinischen Angestellten je an der Brust oder dem Oberkörper berührt hat, wenn sie/er die Positionierung durchführte. Wenn es etwas an meiner Lage zu verändern gab/gibt, dann geschieht dies immer über Ziehen/Schieben an meinem Handtuch.
Zunächst wurde der Bestrahlungs-Plan, der beim Planungs-CTs für mich erstellt worden war, überprüft. Dann kam ein wasserfester Edding zum Einsatz, mit dem eine Strahlen-Schwester den zu bestrahlende Bereich mit dicken schwarzen Striche und Kreisen markierte und mit Duschpflaster abklebte. Wenn jemand mich so sehen würde, würde der Satz „Du siehst so gesund aus.“ bestimmt nicht mehr fallen. Falls du als Betroffene/r ein Kleinkind zu Hause hast, kannst du den Verzierungen vielleicht etwas Positives abgewinnen, denn jetzt kann dein kleiner Schatz „Mamas [Papas] Krebs endlich mal sehen”. So hat es jedenfalls mein Goldkind formuliert.
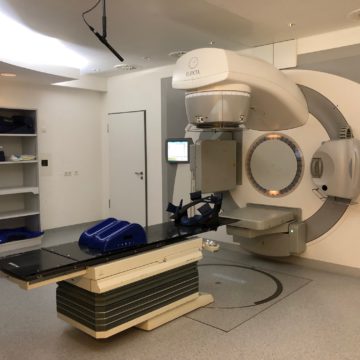
Dann begann die Bestrahlungsshow: Ich legte mich auf eine Liege unter dem Bestrahlungsgerät, dem sogenannten Linearbeschleuniger. Die Beine ruhten „ganz entspannt“ angewinkelt auf einer blauen Schale, die Arme legte ich nach oben in eine Vorrichtung. Dabei hielt ich ein zusammengerolltes Gästehandtuch in den Händen. Während der Bestrahlung sollte ich absolut unbewegt liegenbleiben (ein eventuelles Niesen oder ein Jucken an einer Körperstelle sollte nach Möglichkeit unbedingt ignoriert werden). Profi-Tipp für Betroffene am Rande: Wenn das Gerät sich dreht, wird nicht bestrahlt. In der Zeit kannst du ggf. einem Juck- oder Hustenreiz nachkommen.
Der Linearbeschleuniger drehte sich im 3-D-Modus anhand meines Bestrahlungsplans um mich herum, stoppte immer wieder und positionierte sich neu. immer wieder hörte ich ein Geräusch wie wenn ein Zug auf einer elektrischen Eisenbahn rangiert. Ich lag da und wartete. Spürte ich etwas? Sah ich etwas? Zu eurer Enttäuschung und zu der meiner Kinder, die auf spannende Strahlengeschichten à là „Und dann spürte ich, wie so eine warme Strahl auf mich leuchtete.“, „Hey, das war der Hit, plötzlich wurde es ganz warm.“ warteten, muss ich gestehen, dass ich außer dem Ruckeln der Liege, wenn sie nach oben bzw. unten fuhr, nichts vom geheimnisvollen Tun verspürte. Im Gegenteil: Als die MTR nach der ersten Bestrahlung hereinkam und meinte: „So für heute haben Sie es geschafft!“ fragte ich irritiert nach: „Wie? Das war das eine Bestrahlung?“
Alles in allem hatte diese erste und würden auch alle zukünftigen Bestrahlung (en) wenig Ähnlichkeit mit der ersten Chemotherapie (haben). Die war doch insgesamt von der ganzen Atmosphäre in der Ambulanz, dem Kontakt zu den Chemo-Schwestern sowie meiner eigenen Stimmung her weitaus “erhabener” und “großartiger”. Hier in der Strahlenklinik herrscht/e eine maschinengeprägter Routinebetrieb. Leider können auch die die Angestellten, die täglich wahre Milimeterarbeit leisten, um jeweils aus einer genau vorgeschriebene Position nur den notwendigen Bereich zu bestrahlen, wenig daran ändern. Es sei aber unbedingt festgehalten, dass ich stets freundlich begrüßt und zuvorkommende behandelt wurde, obwohl sie täglich mit sehr, sehr vielen StrahlenpatientInnen zu tun haben.
Profiwissen:
Medizinische Technologen für Radiologie; So ist die offizielle Berufsbezeichnung der Personen, die die tägliche Bestrahlung durchführen heißen und haben in ihrer Ausbildung (oder Studium z.T.) umfangreiches Wissen in Physik, , Anatomie und Physiologie, medizinischen Themen, Dosimetrie, Strahlenbiologie usw. erlernt. Vielen Dank an dieser Stelle an eine Blogleserin, die mich darauf hingewiesen hat, diese Bezeichnung in meinem Text einzufügen, da der Beruf teilweise unterschätzt wird!
Teletherapie: Bestrahlung von außen durch die Haut mithilfe eines Linearbeschleunigers
Brachytherapie/Nahtherapie: Hierbei wird, z.B. bei Gebärmutterhalskrebs, die Strahlungsquelle in einer speziellen Hülle durch eine natürliche Körperöffnung so nah wie möglich an den Tumor herangebracht. Alternativ wird ein Applikator wie ein dünner Schlauch oder eine Nadel direkt in den Tumor eingeführt.
Linearbeschleuniger: Mit diesem Gerät werden Tumor- und andere Erkrankungen mittels energiereicher Elektronen und Photonenstrahlung behandelt. Ein stromdurchflossener Draht sendet Elektronen aus, die in einem Hochvakuum-Rohr nahezu auf Lichtgeschwindigkeit beschleunigt werden. Am Ende des Rohres werden die Elektronen mithilfe eines starken Magneten in ihrer Bahn in die gewünschte Richtung umgelenkt.
Inzwischen weiß ich, wie der Bestrahlungs-Hase läuft. Die tägliche Sitzung dauert in der Regel rund 10 bis 15 Minuten. Ich habe mir sagen lassen, dass die reine Bestrahlungszeit dabei nur zwei bis fünf Minuten entspricht, die übrige Zeit wird für die Positionierung und Einstellung des Gerätes benötigt. Insgesamt dauert eine Bestrahlung ziemlich genau zweieinhalb Songs, mit denen ich aus dem Radio berieselt werde. Je nachdem, welcher Sender eingestellt ist, kann einem das Ganze allerdings aber schon mal länger vorkommen. Im günstigeren Fall möchte ich manchmal sogar länger liegenbleiben, wenn ein genialer Song läuft.
Falls dir die Bestrahlung noch bevorsteht, gebe ich dir gern ein paar Tipps aus der Strahlenklinik und aus meiner eigenen Erfahrung heraus weiter:
- Lass die Markierungen und Pflaster während der gesamten Zeit möglichst unberührt.
- Trage am besten keinen BH und wenn, dann auf jeden Fall einen ohne Metallteile oder besser noch ein Bustier.
- Verzichte auf Schmuck im Bestrahlungsbereich.
- Ich empfehle dir vor der Bestrahlung kein Kleid oder einen Overall anzuziehen, weil du sonst nur in der Unterhose von der Umkleidekabine in den Bestrahlungsraum gehen und dort auch fast nackt herumliegen wirst.
- Unter www.mehrichsein.de/brustbestrahlung-t-shirt/ kannst du ein Shirt bestellen, das im Bestrahlungsbereich ein durch Knöpfe zu öffnendes Stoffteil hat. So kannst du den Weg von der Umkleidekabine bis zur Bestrahlung bekleidet gehen, bist während der Bestrahlung nicht komplett „oben ohne“ und die Markierungen sind dennoch vollständig sichtbar. Zudem bietet das Shirt dir die Möglichkeit, nachts oder wenn du zu Hause bist, Luft an möglicherweise vorhandene Verbrennungen zu lassen.
- Generell solltest du während der Bestrahlungszeit auf eng anliegende Oberteile verzichten.
- Vermeide Wärmequellen wie Wärmflaschen, Heizkissen oder Rotlicht.
- Schütze die bestrahlte Haut auch noch eine ganze Zeitlang nach der Bestrahlung vor Sonneneinstrahlung.
- Dusche mit lauwarmen Wasser und verwende eine seifenfreie ph-neutrale (Baby-)Waschlotion.
- Spare die markierten und abgeklebten Stellen beim Waschen so gut es geht aus.
- Tupfe dich in diesem Bereich nach dem Duschen nur ab.
- Verzichte zunächst komplett auf Körperlotionen, Cremes oder Salben im zu bestrahlenden Bereich.
- Tauchen Hautveränderungen auf, dann informiere deine/n Ärztin/Arzt oder die medizinischen Angestellten sofort darüber! Weiter unten findest du noch ein paar Hautpflegetipps für den Ernstfall.
- Gehe während der Bestrahlung und zwei Wochen danach nicht zum Schwimmen (bei Hautschäden auch noch länger nicht).
- Unterlasse Saunagänge.
- Trinke mindestens zwei bis drei Liter Wasser oder Tee am Tag.
Wer sich zum Thema „Bestrahlung“ noch etwas genauer informieren möchte, findet unter https://www.klinikum.uni-heidelberg.de/fileadmin/radiologie/strahlentherapie/dokumente/Daniel_Strahlenbroschuere.pdf eine nett gemachte Broschüre des Universitätsklinikums, die das ganze Prozedere für Kinder erklärt.
Hundemüde und total erschöpft?!
Eine Nebenwirkung, die im Zusammenhang mit der Bestrahlung immer und immer wieder genannt wird ist „Fatigue“. Etwa 70-80% der KrebspatienInnen sind permanent erschöpft und müde, dabei 30-40% im extremen Ausmaß.
Krebsassoziierte Fatigue: Die Betroffenen verspüren eine anhaltende Müdigkeit, Erschöpfung und Antriebslosigkeit. Bereits geringe körperliche Aktivitäten ermatten sie. Einige zeigen auch depressive Verstimmungen, Konzentrationsstörungen und Interesselosigkeit. Fatigue kann auch bei Multipler Sklerose, Rheuma, AIDS oder als isoliertes Syndrom auftreten. Dann spricht man vom “Chronic Fatigue-Syndrom (CFS)”
In entsprechenden Internetforen wird häufig darüber gesprochen.
„Ich komme kaum noch vom Sofa hoch.“ / „Schon das Aufstehen am Morgen bereitet mir Mühe.“ / „Ich kann mich mit niemandem mehr treffen, das strengt mich viel zu sehr an.“ / „Es fällt mir schwer, mit meinen Kindern ein Brettspiel zu spielen.“ / „Schon eine Tasse Tee zuzubereiten, ermattet mich.“ / „Der Haushalt überfordert mich komplett.“/ „Kurz nach dem Aufwachen bin ich eigentlich schon wieder müde.” / „Ich gehe zur selben Zeit ins Bett wie meine vierjährige Tochter.“ / „10 Stunden Schlaf reichen mir immer noch nicht aus.“ / „So viel wie im Moment habe ich zuletzt als Teenager geschlafen.“
Keine dieser Aussagen lässt sich auf mich übertragen. Fatigue? Bislang zum Glück Fehlanzeige! Wie meinte meine Hausärztin dazu so schön? „Du bist nicht der Typ für eine Fatigue!“. Ich denke, das ist keine Typsache, aber ich gehöre tatsächlich nicht dazu. Ich fühle mich – vom chemobedingten Kribbeln in den Füßen und plötzlich auftretenden Krämpfen in den Zehen abgesehen – körperlich sehr gut. Ich steige eigentlich aus dem „Strahlentaxi“ aus und direkt aufs Mountainbike um, nachdem ich noch kurz einen Zwischenstopp am Sportkleiderschrank gemacht habe.
Tja, was soll ich sagen? Ich scheine intuitiv das Richtige zu machen. Denn mehr als 25 Studien zeigen, dass Ausdauer- oder Kraftsport aber auch Yoga, Tai Chi und Qigong den Krebspatienten helfen. Dabei geht es nicht um Höchstleistungen. Eine Belastung von 60-80% ist optimal, mehr kann die Fatigue sogar verstärken. Also suche deine Walkingstöcke, setz dich aufs Rad oder tanze durch die Wohnung! Du wirst sehen: Danach wirst du dich fitter fühlen und weitaus bessere Laune haben.
Ganz wichtig ist, dass du dich nicht unter Druck setzen lässt:
- Nimm Hilfe von anderen an und lass sie z.B. für dich einkaufen oder kochen.
- Sprich mit deiner Krankenkasse, ob du eine Haushaltshilfe bekommen kannst.
- Alternativ kann es hilfreich sein, eine Putzfee zu suchen.
- Achte darauf, einen normalen Tag-Nacht-Rhythmus beizubehalten und am Tag nicht allzu viel zu schlafen.
- Stell dir ggf. den Wecker, um längere Wachphasen zu haben.
- Versuche täglich Bewegung in deinen Tag zu integrieren.
- Überfordere dich dabei nicht. Der Weg ist das Ziel.Steigere die Dauer und die Intensität der Belastung mit der Zeit. Starte z.B. mit einem Spaziergang und steigere das zu einer Walkingrunde, die vielleicht sogar im Joggen endet.
- Motiviere dich mit dem Gedanken, dass die Fatigue bei den meisten PatientInnen mit Ende der Therapiezeit nachlässt.
Unter https://www.netzwerkstattkrebs.de/home/leben/krebsleben/fatigue/ finden Betroffene viele hilfreiche Informationen zum Fatigue-Syndrom sowie wertvolle Alltagstipps.
Empfehlenswert ist zudem die kostenfreie Broschüre “Fatigue” der Deutschen Krebsgesellschaft e.V. Anzufordern unter Deutsche Krebsgesellschaft e.V., Paul-Ehrlich-Straße 41, 60596 Frankfurt, Fax: 0 69/ 63 91 30, E-Mail: service@ deutsche.krebsgesellschaft.de.
Außerdem gibt es unter https://www.krebsgesellschaft.de/onko-internetportal/basis-informationen-krebs/basis-informationen-krebs-allgemeine-informationen/fatigue-bei-krebs.html viele Informationen zu diesem Thema sowie ein lohnenswertes Interview zum Anhören mit Frau Prof. Petra Freyer, Strahlentherapeutin und Expertin für supportive Therapien.
Eine japanische Ruhepause am Tag gehört dazu
In Japan gilt Schlaf als „Lebens- und Arbeitszeitverlust“ und es herrscht das Ideal des Fumin Fukyu (Ohne Schlaf, ohne Pause). Die ganze Nation leidet im Prinzip unter Schlafmangel: Die durchschnittliche Schlafdauer liegt bei höchstens sechs Stunden und 22 Minuten. Zum Ausgleich des Schlafdefizites empfiehlt das Gesundheitsministerium einen Kurzschlaf von höchstens 30 Minuten am frühen Nachmittag. Und so sieht man auf Fotos sieht Japanerinnen und Japaner, die in der U-Bahn, im Büro, in der Kantine, auch in Konferenzen oder sogar im Parlament bei einem Nickerchen, dem sogenannten Inemuri.
Seit meiner Krebsdiagnose kam ich wohl – von vollnarkotisierten oder medikamentös-gedopten Tagen abgesehen – selten auf mehr Schlafenszeit wie die/der durchschnittliche Japaner/in. Während der Chemotherapie unterschritt ich das Pensum sogar. Zwischenzeitlich schlafe ich nicht unbedingt länger, aber immerhin wieder mit weniger Unterbrechungen.
Meine Heilpraktikerin erzählte mir von der japanischen Ruhepause und regte an, diese in meinen Tagesablauf zu integrieren, um die letzte Therapieetappe meiner Krebsreise relativ unbeschadet zu überstehen. Mit meinem hibbelig-hyperaktiven Wesen, weit weg von Fatigue und irgendwie ständig „an-irgendwas-dran“ gelang es mir bislang nicht, das tatsächlich in die Tat umzusetzen.
Der Umstand, täglich zwei Mal 50-60 Minuten im Taxi zu sitzen, kam mir gelegen. Bei der Hin- oder Rückfahrt oder – wenn ich es mal richtig krachen lasse sogar auf beiden Fahrten – schließe ich für eine Weile die Augen. Die Übersetzung der Schriftzeichen für Inemuri trifft meinen Zustand total: Ich bin „anwesend“ und dennoch im „Schlaf“.
Und was soll ich sagen? Die angeblichen Folgen eines solchen Power Naps (nicht weniger als 10, aber auf keinen Fall mehr als 30 Minuten) treffen tatsächlich auf mich zu: Mein Stresslevel erhöht sich, ich bin danach wieder aufmerksamer und insgesamt verspüre ich neue Energie.
Deshalb mögen die Herren Taxifahrer mir verzeihen, wenn ich zeitweise nicht ansprechbar bin, sondern – wie es sich für eine anständige Kranke ja eigentlich auch gehört – mit geschlossenen Augen ganz ruhig hinten auf der Rückbank hänge und eine Weile vor mich hindöse.
Rot, röter, verbrannt?!
Nach der zwölften Bestrahlung traf ich eine gute Bekannte beim Einkaufen und erzählte ihr noch voller Freude, dass ich „keine Beschwerden hätte“. Am Abend desselben Tages bemerkte ich dann plötzlich, dass im Brustbereich ein Kreis zeigt, dass die Bestrahlung tatsächlich stattfindet. Aber toi-toi-toi, damit kann ich leben! Solange die Stellen nicht zur „Elefantenhaut“ werden oder sich wie Pergamentpapier anfühlt, was manche PatientInnen berichten, ist aber alles noch im grünen bzw. sonnenverwöhnt-hellbraunen und nicht sonnenbrandroten Bereich.
Seit ein paar Tagen habe ich immer wieder leichte Schmerzen an der Operationsnarbe und es juckt dort ab und zu. Außerdem ist sie härter als bisher. Doch diese Narbe bisher noch nie irgendwie aufgemuckt hat, will ich ihr das mal gönnen. Eine Angestellte empfahl mir ggf. ein Schmerzmittel zu nehmen. Aber wer mich kennt oder diesen Blog aufmerksam verfolgt, weiß ja wie ich zu solchen chemischen Helferlein stehe. Da muss schon noch eine eindeutige Schmerzfrequenzsteigerung erfolgen, bis ich tatsächlich mal eine Pille schlucken sollte. Vorerst werde ich die Narbe mit einer speziellen Narbensalbe pflegen und hoffe, das reicht aus, um über die nächsten 15 Bestrahlungen zu kommen.
Für den Fall, dass eine Verschlimmerung eintritt, habe ich von den netten Klinik-Angestellten sowie meiner Heilpraktikerin ein paar Tipps zur Hautpflege bekommen, die ich für betroffene MitleserInnen hier einfüge. Bitte halte zusätzlich Rücksprache mit deiner Ärztin/deinem Arzt, bevor du etwas ausprobierst.
- Tupfe die betroffenen Stellen mit einem feuchten, kühlen Tuch ab.
- Mache einen Quarkwickel: Magerquark in ein Küchentuch einwickeln und auflegen.
- Bepanthen Wund- und Heilsalbe kann helfen.
- Trage ein reines Aloe Vera Gel mit einem Wattestäbchen auf.
- Lege abgekühlte Schwarztee- oder besser Grünteebeutel auf die beschädigten Stellen. Forscher der University of California in Los Angeles haben herausgefunden, dass die gefährliche Wirkung der Strahlentherapie sich dadurch um fünf bis zehn Tage verkürzt.
- Benutze eine Narbensalbe, z.B. BarrioPro Wund- und Narbenpflegeemulsion von DERMASENCE.
- Ringelblumensalbe kann ebenfalls helfen.
- Besorge dir das Hautstärkungsöl der Firma Primavera.
Spaziergang oder Bergbesteigung?
Welche Schlussfolgerung kann ich nun nach drei Wochen Bestrahlung ziehen? Ist sie tatsächlich „nur ein Spaziergang“ oder gleicht sie doch eher der Besteigung eines Berges?
Im Vergleich zur Chemotherapie ist sie bei mir bislang definitiv weniger nebenwirkungsträchtig. MIt etwas Cremen kann ich gut leben. Hat ein/e Patient/in allerdings Verbrennungen, leidet unter starker Erschöpfung oder fühlt sich in der Strahlenambulanz nicht wohl, so kann die wochenlange tägliche Bestrahlungseinheit eine wahre Tortur werden, die mit einem Spaziergang absolut nichts zu tun hat.
Die Dauer der Behandlung (inklusive An- und Ausziehen rund 20 Minuten) gleicht durchaus einem Spaziergang. Kommt allerdings Wartezeit dazu (Bei mir war das bisher nur ein einziges Mal der Fall und da war ein defektes Gerät der Grund.), kann der Spaziergang eher einer Wanderung gleichen.
Was mich persönlich anstrengt, ist die zweistündige (je nach Verkehrslage auch mal zwieinhalbstündige Autofahrt), die ich täglich zu absolvieren habe und die dazu führt, dass im Prinzip der halbe Tag damit ausgefüllt ist. Zwar bin ich wieder mit meinen beiden Lieblings-Taxifahrern unterwegs (Herzliche Grüße an Herrn H. und S. an dieser Stelle!), dennoch könnte ich mich auch mit einem zehnminütigen Fußmarsch oder einer kurzen Fahrt mit dem Stadtbus leben.
Irgendwie ist das ganze Bestrahlungs-Drumherum zwar Alltag, aber dennoch täglich aufs Neue etwas befremdlich. Irgendwie fühlt es sich an wie 15 Minuten nacktes Ausgeliefertsein auf einem neuartigen Foltergerät. Klar, für die Mitarbeiterinnen ist das in-die-richtige-Position-bringen meines Oberkörpers und das Einstellen des Linearbeschleunigers Routine. Auch lassen Sie mich als Patientin durchaus spüren, dass der Leitsatz von Prof. Dr. M. “Strahlen fürs Leben” in der Strahlenklinik sowohl fachlich als auch empathisch gelebt wird.
Dnnoch fühle ich selbst mich manchmal doch etwas komisch, wenn ich oben ohne allein in diesem Raum ohne Fenster liege, vor mir verschiedene mit Namen beschriftete Helme für die HirntumorpatientInnen sehe und sich das Gerät um mich herum dreht, während das Radio Lieder trällert oder die neusten Corona-Varianten-Meldungen bringt.
Aber alles in allem gleicht die Bestrahlung für mich aber tatsächlich eher einem Spaziergang. Nicht unbedingt mit Flipflops auf Asphalt, sondern mit Turnschuhen auf Waldboden und auf jeden Fall immer mit einem Strickjäckchen oder einem dünnen Pulli im Gepäck, denn im Strahlen-Keller ist es frisch, auch wenn draußen die 30-Grad-Marke geknackt wird. Ab und zu gibt´s schon mal eine Steigung oder Pfütze, aber beides lässt sich mit wenig Anstrengung überwinden. Hoffentlich schaffe ich den letzten Rest des Bestrahlungsspazierganges nun auch noch ohne Wanderstock und Rucksack! Los geht´s!